糖尿病は生活習慣病のの一つと呼ばれ、これまでに多くの患者さんが発症・治療をしています。
高血糖状態が慢性的に続くと腎臓や網膜、神経にも損傷を与え糖尿病3台疾病などを引き起こし、早期治療が必要な疾患です。
特に、糖尿病腎症は血液透析が定期的に必要となり、患者さんのQOL低下や医療費の圧迫につながります。
今回は糖尿病の疾患についてまとめ、糖尿病の症状や治療法についてまとめました。
糖尿病とは

糖尿病とは生活習慣病の一つとして知られ、血液中に糖分(グルコース)が過剰に存在する状態の疾患です。
40歳以上の4人に1人が糖尿病、糖尿病予備軍といわれております。
膵臓から分泌されるインスリンの作用が弱くなってしまったり、インスリン分泌が低下することで、正常にエネルギーへ変換できなくなり血液中のブドウ糖の濃度が高くなる病気です。
インスリンの作用が弱くなったり不足したりすると、細胞が糖を取り込めなくなり、血液中にあるブドウ糖の濃度が高くなります。
これを高血糖状態といい、この状態が慢性的に続いてしまうのが糖尿病です。
糖尿病は、目にみえてわかりやすい症状がでない場合でも、放っておくと合併症が進んでしまう場合があります。
糖尿病合併症は血糖コントロールを適切に行うことで、ある程度は予防することができます。
早期発見・早期治療で適切な対策ができるよう、健康診断などの定期的な受診が大切になります。
糖尿病の主な原因
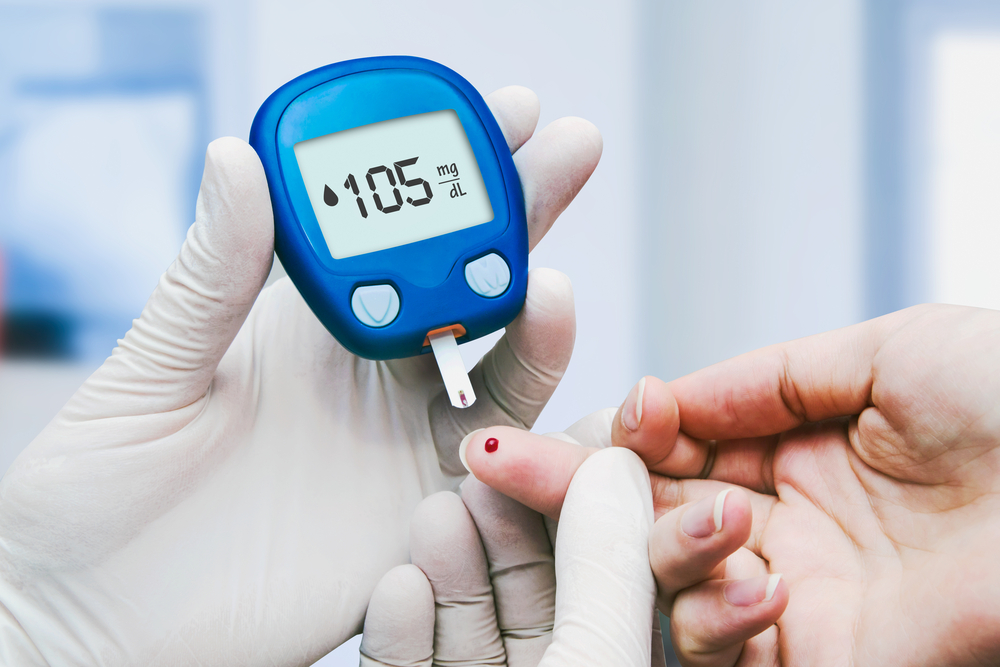
体内のインスリンの作り方や使い方に問題が起きてしまい、作用が不十分のためブドウ糖が有効に使われずに血糖値が高くなることが原因のひとつです。
この症状を放置し続けると全身にさまざまな影響が出てきます。
糖尿病を発症しやすい年齢
若い年齢の方でも発症する場合もありますが、40歳を過ぎてから発症するケースが多いと言われています。
また、成人男性の4人に1人、成人女性の5人に1人は糖尿病もしくは糖尿病予備軍とされており、糖尿病は日本人の国民病とも呼べる病気になっています。
糖尿病の主な症状

糖尿病の主な症状は以下の通りです。
頻尿・多尿
トイレに行く回数が増えます。1度の尿の量が増えたりします。
尿にブドウ糖が混ざって排出されるため、甘い匂いがしたり泡立ちやすくなります。
喉の乾き
尿の回数や量が増えることで体内の水分が不足するため、体が水分を欲するようになります。
痩せやすくなる
血中のブドウ糖をエネルギーに変えることができないため、脂肪や筋肉を分解してエネルギーに変換します。そのため、いくら食べても痩せることがあります。
疲れやすく(易疲労感)・体がだるい感じがする(倦怠感)
血中のブドウ糖をエネルギーに変えることができなくなるため、疲れやすく、休んでも疲れがなかなか取れないという症状が出ることがあります。
糖尿病のタイプ

糖尿病になる原因や状態によってさまざまな原因がありますが、大きくわけると4つの分類に分かれます。
1型糖尿病
2型糖尿病
その他の特定の機序、疾患によるもの
妊娠糖尿病
の4種類があります。
それぞれの糖尿病の疾患について紹介していきます。
1型糖尿病
何らかの要因によってインスリンが作られるすい臓のβ細胞が破壊されてしまい、高血糖状態となって発症します。
特に若い世代に多くみられます。
2型糖尿病
食事や運動、肥満などの生活習慣の乱れによりインスリンの分泌量が減ったり、作用が弱くなったりすることで起こります。
中高年の方に多い病気で、特に最近では30~50代の男性で増加傾向にあります。
日本における糖尿病の95%以上は、2型糖尿病が原因だといわれており、また現在も増え続けているといわれています。
同じ糖尿病であっても「1型糖尿病」と「2型糖尿病」では治療法が異なってきます。
<その他の特定の機序、疾患によるもの>
遺伝子の異常によるもの、糖尿病以外の病気や治療薬の影響で血糖値が上昇し、糖尿病を発症することがあります。
妊娠糖尿病
妊娠中にはじめてわかった、まだ糖尿病には至っていない血糖の上昇をいいます。
妊娠前から既に糖尿病と診断されている場合や、妊娠中に“明らかな糖尿病”と診断された場合は妊娠糖尿病には含めませんが、これらは妊娠糖尿病より重度の状態といえますので血糖をより厳密に管理する必要があります。
糖尿病の診断

糖尿病の診断にあたっては、血液検査や、症状、臨床所見、家族歴、体重歴なども参考にして総合的に判断します。
・血液検査(血糖値の測定とHbA1c)
・ブドウ糖負荷試験(OGTT)
糖尿病の治療と対策

基本的な治療は血糖値コントロールが有効だといわれております。
その手段として、食事療法、運動療法、薬物療法の3つ方法が中心となります。
糖尿病治療法① 食事療法
食事療法は、毎日の心がけがとても大切です。
ゆっくりよく噛む、腹八分目までに押さえる、寝る前には食べないように心掛ける、など基本的なことが大切です。
また、食べる順番に配慮するという方法も効果があります。
(順番)その1:野菜
糖の吸収をゆるやかにしてくれます。
↓
(順番)その2:汁物
満腹感を感じ食べすぎるのを防いでくれます。
↓
(順番)その3:主菜(魚類や肉類)
身体に必要なたんぱく質を摂取します。
↓
(順番)その4:炭水化物
炭水化物を最後に摂取することで、急激な血糖値の上昇を防ぐことができます。
糖尿病治療法② 運動療法
1型糖尿病は若年層で多く見られる遺伝的要因が高い糖尿病で、2型糖尿病は、主に肥満、過食、運動不足などといった生活習慣を起因とする糖尿病だといわれています。
糖尿病患者の95%以上は後者の2型糖尿病です。
生活習慣が原因で糖尿病になった2型糖尿病にとっては、運動療法を取り入れることで体内の糖の利用率を高めて血糖値をコントロールする有効な手段の1つです。
筋肉量が増えることで糖代謝があがり余分な脂肪細胞が減ることでインスリンの効き目が高まります。
脂肪を効率よく燃焼させるには、有酸素運動が効果的です。
強い運動をするのではなく、日常生活でできる範囲の運動を取り入れてみましょう。
例えば、エスカレーターではなく階段を使用してみる、ウォーキングなどで歩く回数を多くしてみるなど、無理なくできる範囲で意識してみましょう。
ただし、糖尿病の方が運動をするときは低血糖に対する準備も行ってください。
運動をする時間は、血糖値のピークとなる食後1時間から1時間半あたりが理想的だといわれています。
※運動療法をおすすめしない場合もあります。
・血糖値が極端に高い
・眼底出血が見受けられる
・腎臓機能が低下している
・心臓などに心配なことがあるとき
このような場合には運動を制限したり禁止したりすることもあるので、医師に相談してください。
糖尿病治療法③ 薬物療法
糖尿病の治療は食事療法と運動療法がとても大切です。
しかし、食事療法や運動療法をおこなっていても血糖値の改善がみられない場合には、薬物治療をおこないます。
薬物療法で使用される薬剤には、大きく分けて経口血糖降下薬とインスリン注射薬があります。
どの薬剤を使用するかは、おひとりおひとりの年齢や肥満の程度、合併症、肝・腎機能、インスリン分泌能、等の状態を含めて、医師と相談の上で決定します。
糖尿病の薬は、大きく2つの種類に分けられます。
インスリン分泌促進系
膵臓からのインスリン分泌を促すことにより血糖値を下げるタイプ
例:DPP-4阻害薬、GLP-1受動体作動薬、スルホニル尿素薬、速攻型インスリン分泌促進薬 など
インスリン分泌非促進系
インスリン分泌以外の作用で血糖値を下げるタイプ
例:ビグアナイド薬、チアゾリジン薬、αグルコシダーゼ阻害薬、SGLT2阻害薬 など
最近では上に述べた薬の中で、2種類が一個の錠剤に合わさった薬(配合剤)もあります。
ただし、どの薬物療法をはじめるかは患者さまおひとりおひとりの糖尿病のタイプや病状、合併症があれば進行具合などを考慮し、さまざまな要因を総合して決められます。
まとめ
糖尿病は自己管理も大切な病気です。
気になることがありましたら積極的に専門医の診察でご相談ください。
参考文献:厚生労働省「糖尿病 目標値のまとめ」









コメントを残す